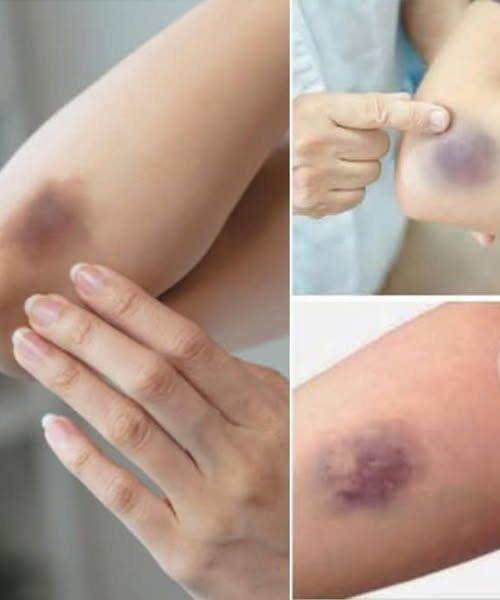
Los moretones, conocidos técnicamente como equimosis, se producen cuando pequeños vasos sanguíneos, llamados capilares, se rompen bajo la piel, permitiendo que la sangre se filtre al tejido circundante. Esto produce la coloración habitual, que puede variar de azul y morado a amarillo o verde a medida que cicatriza. La mayoría de los moretones son inofensivos y desaparecen con el tiempo. Sin embargo, los moretones frecuentes, grandes o inexplicables podrían ser la forma en que tu cuerpo te indica algo más grave.
Causas comunes de moretones:
1. Lesiones o golpes leves:
La mayoría de los moretones se producen por golpes cotidianos: golpes contra muebles, ejercicio o incluso accidentes leves. En estos casos, los moretones son normales y no suelen ser motivo de preocupación.
2. Deficiencias vitamínicas:
Tu cuerpo necesita ciertos nutrientes para mantener los vasos sanguíneos sanos y una coagulación adecuada. La falta de estas vitaminas puede provocar hematomas con mayor facilidad o gravedad:
Vitamina C: Esta vitamina desempeña un papel crucial en la producción de colágeno y en el mantenimiento de la resistencia de las paredes de los vasos sanguíneos. Una deficiencia puede provocar que los capilares se rompan con mayor facilidad, lo que resulta en hematomas más frecuentes.
Vitamina K: Esencial para la coagulación sanguínea normal. Sin la cantidad suficiente, incluso pequeñas lesiones pueden causar sangrado subcutáneo prolongado.
Vitamina D y complejo B (especialmente B12 y folato): Contribuyen a la producción de células sanguíneas y a la reparación de los tejidos. Una deficiencia puede contribuir indirectamente a la formación de hematomas o a una cicatrización más lenta.
Suplementos y medicamentos que pueden aumentar la aparición de hematomas
Ciertos suplementos y medicamentos pueden diluir la sangre o afectar la coagulación, aumentando la propensión a los hematomas:
Suplementos:
Ácidos grasos omega-3 (aceite de pescado)
Ginkgo biloba
Ginseng
Ajo (especialmente en grandes cantidades)
Vitamina E
Todos estos tienen propiedades anticoagulantes leves, que pueden retardar la coagulación y aumentar la probabilidad de aparición de hematomas o hacerlos más pronunciados.
Medicamentos:
Anticoagulantes (p. ej., warfarina, heparina)
Antiagregantes plaquetarios (p. ej., aspirina, clopidogrel)
Esteroides (p. ej., prednisona)
Algunos antidepresivos o antiinflamatorios
Si toma alguno de estos medicamentos, controle la aparición de hematomas y consulte a su médico si nota cambios.
Otros factores contribuyentes
Envejecimiento:
A medida que envejecemos, la piel se vuelve más fina y pierde grasa protectora. Los vasos sanguíneos también se vuelven más frágiles, por lo que incluso pequeños golpes pueden causar hematomas visibles.
Daño solar:
La exposición prolongada al sol debilita la piel y los vasos sanguíneos subyacentes, lo que aumenta la frecuencia de los hematomas, especialmente en zonas como los antebrazos.
Afecciones médicas:
La diabetes puede afectar la circulación y la cicatrización.
La enfermedad hepática puede afectar la producción de factores de coagulación.
Los trastornos sanguíneos, como la hemofilia, la leucemia o la trombocitopenia (bajo recuento de plaquetas), pueden causar hematomas inexplicables o excesivos y requieren atención inmediata.
Cómo tratar hematomas en casa
Utilice el método RICE durante las primeras 24 a 48 horas:
Descanso: Evite actividades que puedan agravar el hematoma o causar más lesiones.
Hielo: Aplique una compresa de hielo envuelta en un paño para reducir la hinchazón y limitar el sangrado subcutáneo. Úsela durante 15 a 20 minutos cada vez.
Compresión: Envuelva ligeramente la zona afectada para reducir la hinchazón (si corresponde, sin apretar demasiado).
Elevación: Mantenga la zona elevada por encima del nivel del corazón, si es posible, para minimizar la hinchazón.
Después de 48 horas, cambie a compresas tibias para aumentar el flujo sanguíneo y promover la cicatrización. Evite usar aspirina o ibuprofeno, ya que pueden diluir la sangre y empeorar el hematoma. En su lugar, el paracetamol (Tylenol) suele ser un analgésico más seguro si es necesario.
Cuándo consultar al médico
Si bien la mayoría de los moretones no son motivo de preocupación, es importante una evaluación médica si observa alguno de los siguientes síntomas:
Moretones frecuentes o recurrentes, especialmente sin causa aparente
Moretones muy grandes o profundos por impactos menores
Moretones en lugares inusuales (p. ej., espalda, abdomen, cara o detrás de las orejas)
Moretones acompañados de sangrado de encías, hemorragia nasal o sangre en la orina o las heces
Moretones que no cicatrizan o desaparecen en dos semanas
Inflamación dolorosa o signos de infección alrededor del moretón
Moretones en bebés, niños pequeños o adultos mayores sin causa aparente
Si está embarazada y experimenta moretones nuevos o que empeoran
Un aumento repentino de los moretones después de comenzar un nuevo medicamento o suplemento
Consideraciones finales
Los moretones pueden ser comunes, pero pueden revelar mucho sobre su salud general. No ignore lo que su cuerpo le dice. Ya sea una deficiencia de nutrientes, un efecto secundario de un medicamento o un signo de un problema más grave, prestar atención a los moretones y cómo se desarrollan puede ayudarle a detectar problemas de forma temprana.